Bolest krku je varovným signálem. Možná je to jen přetížení a měli byste se jen posadit a odpočívat. Ale co když je bolest spojena s osteochondrózou krční páteře? Je důležité pečlivě zvážit příznaky a léčbu, protože komplikace mohou ovlivnit nejdůležitější orgán - mozek.
Co je cervikální osteochondróza
Osteochondróza krční páteře je degenerativní onemocnění osteochondrálního systému těla. Vede ke zničení krčních meziobratlových plotének, proliferaci kostní tkáně obratlů, tvorbě výrůstků na jejich površích.
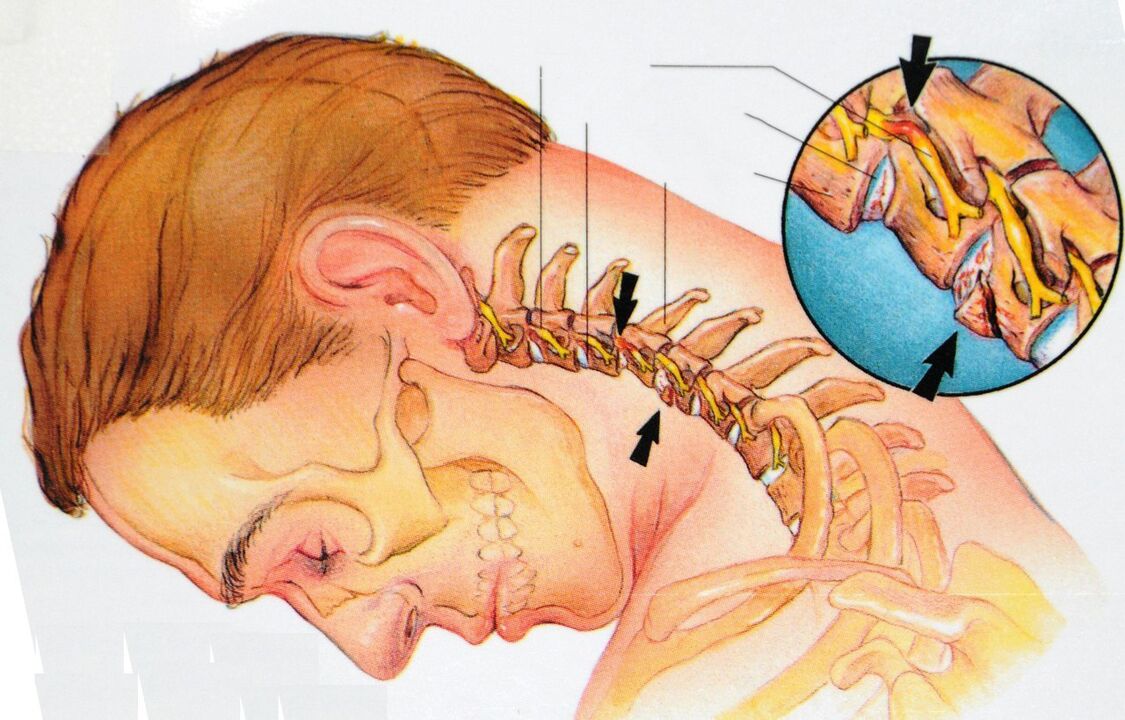
Krční páteř se skládá ze sedmi obratlů, z nichž první artikuluje s lebkou. Anatomickou a funkční jednotkou páteře je pohybový segment páteře. Toto je kloubní komplex, díky kterému se páteř pohybuje. Komplex se skládá ze dvou obratlů, meziobratlové ploténky, kloubních povrchů obratlů (fazet), nervů, vazů a svalů.
Osteochondróza začíná poškozením meziobratlové ploténky a postihuje všechny okolní tkáně. Postupem času tento proces vede k porušení biomechaniky páteře jako celku. S rozvojem osteochondrózy se mohou vytvořit herniované meziobratlové ploténky, komprese nervových kořenů a krevních cév.
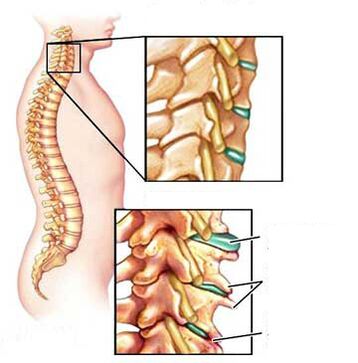
Patologické procesy v meziobratlové ploténce procházejí čtyřmi fázemi: podvýživa, oslabení vazů, poškození ploténky a stlačení nervů.
Fáze 1. . . Jsou porušeny podmínky výživy a metabolismu meziobratlové ploténky. Vzhledem k povaze jejich struktury jsou disky napájeny pouze za jízdy. Pokud tam není, začínají degenerativní změny v tkáni: disk hladoví a dehydratuje se. Ztráta vody vede k tomu, že meziobratlová ploténka nemůže plnit funkci tlumení nárazů. Zátěž na vláknitém prstenci se zvyšuje, objevují se v něm praskliny a praskliny. V tomto okamžiku se mohou objevit drobné bolesti.
Fáze 2. . . Ve druhé fázi dochází k oslabení vazivového aparátu segmentu pohybu páteře. Připojení se stává patologicky mobilní. Patologický proces na disku se zhoršuje, začíná výhřez (prolaps) - únik jádra pulposus trhlinami v mezikruží. Bolesti se stávají periodickými.
Fáze 3. . . Meziobratlová ploténka je dále trvale poškozena. Nukleus pulposus disku přesahuje mezikruží fibrosus. Výsledná kýla může sevřít nervové kořeny. Vyvíjí se zánětlivý proces. To se projevuje exacerbací bolesti, takzvaným radikulárním syndromem.
Fáze 4. . . Ve čtvrté fázi postihuje léze blízké tkáně. Je možná komprese radikální tepny, což vede k nedostatečnému přívodu krve do míchy. Výsledkem může být úplná imobilizace části páteře.
První příznaky a hlavní příznaky
Na začátku vývoje osteochondrózy krční páteře se objevují nepohodlí, omezení pohybu a bolestivost oblasti krku. To je často přehlíženo.
V průběhu času se bolest zesiluje, bolí, pálí, bolesti hlavy, krku, lopatek, ramen - možná to je vývoj syndromu vertebrální tepny. Tepna je sevřená nebo spasmodická, průtok krve je narušen.
Ve stádiích 1–2 cervikální osteochondrózy se často vyskytují oční problémy spojené s vazospazmem. Zatemnění v očích, blikání, výskyt „much", barevné skvrny před očima - to vše jsou příznaky osteochondrózy.
Nejběžnější příznaky cervikální osteochondrózy:
- Bolesti hlavy, závratě, nevolnost a kašel.
- Sluchové postižení, bolest ucha, obličeje.
- Poruchy pohybu v pažích a nohou. Citlivost pokožky hlavy může zmizet.
- Bolest v paži. Pokud je nervový kořen sevřený, pak celá oblast, do které vysílá impulsy, může ublížit nebo „vypadnout".
Kromě výše uvedených příznaků existují tři hlavní bolestivé syndromy doprovázející osteochondrózu krční páteře. Syndrom je komplexem příznaků. Stanovení syndromu hlavní bolesti je důležité, protože celý léčebný režim je založen právě na eliminaci bolesti. A je nemožné jej eliminovat, aniž bychom věděli o jeho původu.
Myofasciální syndrom- bolest kosterních svalů a sousedních fascií. Porucha je spojena s přetížením, při kterém dochází k křečím, hypertonicitě, bolestivým uzlům uvnitř svalu (spouštěcí body).
Radikulární syndrom- bolest způsobená prodlouženou kompresí kořenů míšních nervů. Proces výhřezu s osteochondrózou páteře vede k sevření nervových vláken a následné zánětlivé reakci. Bolest se šíří podél nervu.
Facetův syndrom- bolesti obratlů. Obratle z druhého krčku mají artikulární procesy, které jsou navzájem spojeny fazetovými (fazetovými) klouby. Při osteochondróze jsou meziobratlové ploténky zničeny, jejich výška klesá, což vede ke skutečnosti, že kloubní pouzdra fazetových kloubů jsou v neustálém napětí. Způsobuje to bolest. Kromě toho se bolest ke konci dne zvyšuje, zejména při dlouhodobém nuceném držení těla.
Příčiny osteochondrózy v krční páteři
Jednou z klíčových příčin osteochondrózy je evoluční neschopnost páteře při vysokém vertikálním zatížení. Předkové lidí chodili jako čtyři savci na čtyřech nohách. Netrpěli osteochondrózou, protože v horizontální poloze těla je intradiskální tlak dvakrát menší než ve vertikální poloze. Podle evolučních standardů došlo k přechodu do vzpřímené polohy před ne tak dávno a páteř prostě neměla čas přizpůsobit se vysokému vertikálnímu zatížení. Spolu se vzpřímeným postojem tedy člověk získal nemoci pohybového aparátu.
Struktura lidského krku ho činí ještě zranitelnějším. Cervikální oblast člověka se skládá ze sedmi malých pohyblivých obratlů, které jsou navzájem kloubově spojeny jako dětská pyramida. Tuto strukturu lze jen stěží označit za stabilní mimo klidový stav. Navíc je svalový rámec v této oblasti slabý a zátěž může být vysoká - to vše činí krk zranitelným. Každé zranění je plné následků. I když bylo poranění v jiné části páteře, může být přerozdělení zátěže příčinou osteochondrózy.
Stárnutí je dalším faktorem. Tvorba kostry a chrupavkové tkáně je dokončena ve věku 21 let a poté začíná nezvratný proces stárnutí (degenerace). Výživa chrupavčité tkáně se provádí pouze difúzí a pokud meziobratlová ploténka nedostává dostatek živin, začne se postupně hroutit.
Kromě toho je vývoj cervikální osteochondrózy usnadněn:
- Autoimunitní onemocnění. Zapojují vlastní buňky těla do patologického procesu destrukce tkáně chrupavky.
- Infekce, hormonální nerovnováha, zpomalení metabolismu - všechny tyto poruchy krevního oběhu mohou také sloužit jako faktory rozvoje osteochondrózy.
- Sedavý životní styl, pracovní podmínky, ve kterých člověk většinu času tráví ve vynucené statické poloze.
- Těžká břemena vedoucí ke zranění mohou vést k rozdrcení.
- Poruchy genetické povahy spojené se slabostí pohybového aparátu a podřadností tkáně chrupavky.
Páteřní kanál v krční páteři je velmi úzký, proto vysoká zátěž, jakékoli porušení nebo poranění mohou vést ke stlačení míchy. A to je velmi nebezpečné.
Kromě toho v této oblasti prochází velké množství nervových zakončení a krevních cév. Pokud přestane krev proudit do mozku ve správném množství, může dojít k mrtvici.
Diagnostika
Během počáteční diagnózy cervikální osteochondrózy lékař shromažďuje historii pacienta. Zjistí, co a jak to bolí, s jakou intenzitou, při námaze nebo v klidu, v kterou denní dobu to bolí více, ať už došlo k poranění krční páteře.
Během vyšetření krku lékař cítí krční obratle a svaly, lymfatické uzliny; hodnotí rozsah pohybu, vylučuje nebo potvrzuje radikulární syndrom.
Poté, aby se vyloučily autoimunitní nemoci, je předepsána laboratorní diagnostika: kompletní krevní obraz, ESR, revmatoidní faktor, antigen HLA B27.
Hlavní roli v diagnostice má radiografie, počítačová tomografie a magnetická rezonance.
rentgenpomáhá posoudit stav kostních struktur, měkké tkáně a chrupavky se na obrázcích nezobrazují. K vizualizaci těchto struktur se vstřikuje kontrastní látka: angiografie, diskografie, myelografie.
Počítačová tomografie (CT). . . Tato metoda také využívá princip rentgenografie, ale pomocí počítačového zpracování je možné získat řadu obrazů podélných a příčných řezů, na kterých je vidět kost a chrupavčitá tkáň.
Zobrazování magnetickou rezonancí (MRI). . . Jedná se o „zlatý standard" v diagnostice patologií, včetně chrupavek a měkkých tkání. MRI poskytuje představu nejen o struktuře orgánů a tkání, ale také o jejich fungování. V případě osteochondrózy je častou komplikací páteřní kýla. MRI vám umožňuje diagnostikovat proces výhřezu v raných fázích.
Léčba
Léčba osteochondrózy krční páteře se omezuje na konzervativní metody. Nejprve se bolestivý syndrom zmírní a poté jsou předepsány různé postupy. Ale v nejextrémnějších případech, kdy bolest nezmizí déle než tři měsíce a léky nepomáhají, je jediným východiskem chirurgický zákrok.
Nechirurgické metody léčby
Osteochondróza ovlivňuje kostně-chrupavkový systém již více než jeden rok, takže léčba bude nějakou dobu trvat. Musíte být trpěliví. Úkoly konzervativní léčby:
- Eliminujte bolest.
- Zmírněte zánět.
- Obnovte funkce páteřních kořenů.
- Posilujte svalový korzet a vazy.
Konzervativní léčba zahrnuje farmakoterapii a fyzikální terapii. Léky pomáhají zmírnit bolest při exacerbaci a fyzioterapii - nastartovat samoléčebné procesy těla.
Během silné bolesti s radikulárním syndromem se provádí takzvaná "blokáda": lék se vstřikuje v těsné blízkosti zapáleného kořene míšního nervu.
Fyzioterapeutická léčba je založena na přírodních a uměle vytvořených fyzikálních faktorech: chlad, teplo, elektrický proud, magnetické záření, laser a další. K jejich opětovnému vytvoření se používají speciální zařízení, zařízení, manuální techniky.
Laserová terapie- biologická aktivace procesů regenerace meziobratlové ploténky. Tělo se začne opravovat.
Plazmová terapie (terapie PRP)- injekce plazmy izolované z krve pacienta. Plazma je bohatá na krevní destičky, růstové faktory, hormony. Po injekcích se zvyšuje místní imunita, jsou zahájeny regenerační procesy.
Akupunktura- stimulace nervových zakončení speciálními jehlami. Zlepšuje metabolismus v postižených oblastech, zmírňuje bolest.
Terapie rázovými vlnami- vystavení vysokofrekvenčním vlnám. Umožňuje spustit přirozené procesy obnovy.
Kineziterapie- pohybová terapie. Může být aktivní (cvičební terapie) a pasivní (masáž, trakce). Cvičební terapie posiluje zádové svaly, protahování zmírňuje napětí a bolest. Vybírá se s přihlédnutím k individuálním charakteristikám pacienta.
Ruční terapie a masáže- dopad na měkké tkáně a klouby za účelem obnovení rovnováhy v těle a synchronizace procesů. Obnovují pohyblivost a zmírňují bolest.
Tejpování- lepení speciálních náplastí na kůži v místech, kde je nutné působit na receptory pro protažení a kontrakci svalů. Může to uvolnit i tónovat.
Pacientovi v období akutní bolesti k úlevě od páteře se doporučuje nosit kolem krku speciální obvazy a límce.
Pozitivní účinek konzervativní léčby je dosažen za 2-3 měsíce. Pokud nedojde k žádnému výsledku, pacientovi se doporučuje chirurgický zákrok.
Chirurgické metody léčby osteochondrózy
Operace v případě cervikální osteochondrózy je extrémním opatřením, které vyžaduje speciální indikace. Tato operace se doporučuje, pokud:
- Bolest nelze zmírnit terapeutickou léčbou trvající déle než 3 měsíce.
- Existuje herniovaný disk.
- Citlivost končetiny zmizí
Pooperační rehabilitace také vyžaduje čas a může zahrnovat terapeutickou léčbu.
Cervikální osteochondróza je komplexní degenerativní onemocnění. Nelze to neléčit. Taková vážná postižení pohybového aparátu mohou vést k postižení. Bolest krku může být chronická, osteochondróza se šíří do několika částí páteře. Včasná prevence může zabránit rozvoji tohoto onemocnění.
Profylaxe
K udržení zdraví krční páteře je nutná každodenní fyzická aktivita. Výživa meziobratlových plotének probíhá v pohybu, takže je nesmírně nutná. Je důležité, aby zatížení bylo optimální a pravidelné.
Pokud je práce spojena s neustálým pobytem ve statické poloze, je nutné pravidelné zahřívání. A doma po pracovním dni můžete chvíli ležet na zádech na rovném povrchu a pod krk si umístit váleček. Tato metoda pomůže obnovit krční zakřivení páteře, odstranit svalové napětí.
Při prevenci cervikální osteochondrózy je důležité správné držení těla během spánku. Pokud člověk ráno vstane s bolestí na krku, znamená to, že svaly neměly čas na odpočinek a zotavení. Pomůže zde ortopedický polštář, který se vybírá individuálně, po dobu 3-5 let.













































